O que é condropatia patelar e como tratar: guia completo do ortopedista em 2026
Você sente dor na frente do joelho ao subir escadas, agachar ou ficar sentado por muito tempo? Pode ser condropatia patelar. Mas afinal, o que é condropatia patelar e como tratar essa condição que afeta milhões de pessoas, especialmente mulheres jovens e atletas? Esta é uma das queixas mais comuns em consultórios ortopédicos, e entender a condição é o primeiro passo para recuperação.
Enquanto muitas pessoas convivem com dor anterior no joelho sem buscar tratamento adequado, a condropatia patelar responde muito bem a intervenções conservadoras quando diagnosticada e tratada corretamente. Além disso, quanto mais precoce o diagnóstico, melhores os resultados e menor o risco de progressão.
Entendendo a condropatia patelar
O que é condropatia patelar
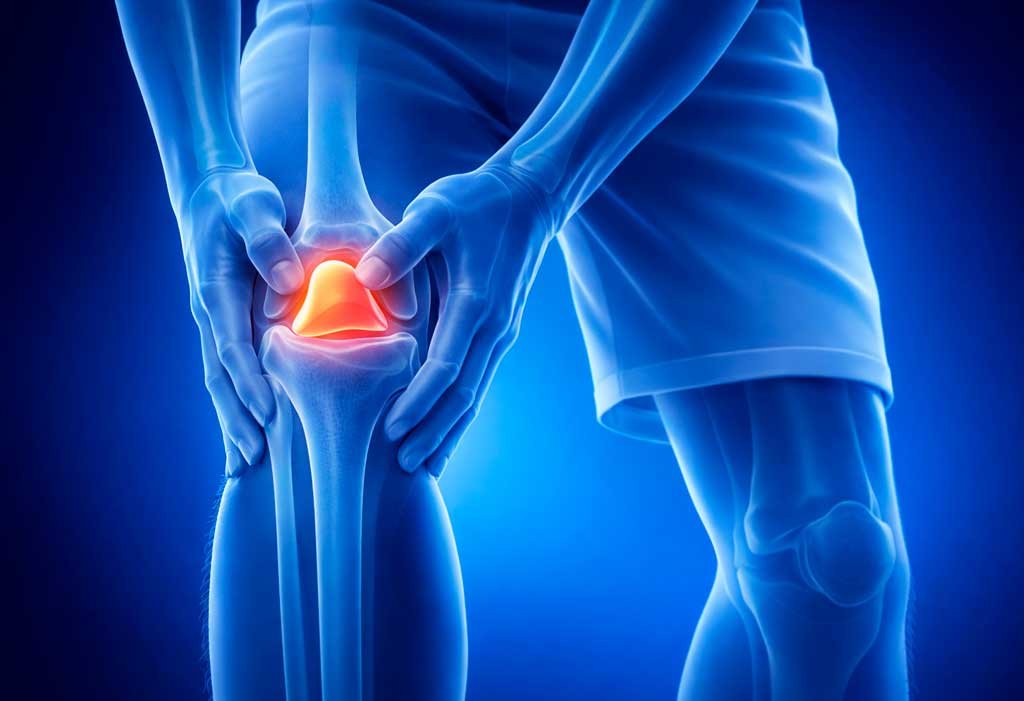
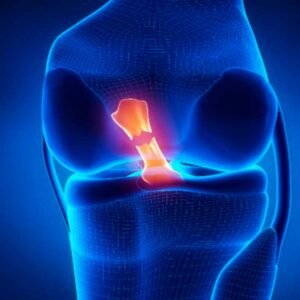
Primeiramente, condropatia patelar é o amolecimento e degeneração da cartilagem que reveste a parte posterior da patela (rótula). Essa cartilagem funciona como amortecedor natural, permitindo deslizamento suave da patela sobre o fêmur durante movimentos do joelho.
Consequentemente, quando essa cartilagem se desgasta ou sofre lesão, surge atrito anormal entre os ossos, causando dor, inflamação e limitação funcional. Ademais, a condição pode progredir em estágios de gravidade crescente se não tratada adequadamente.
Anatomia envolvida
Principalmente, a articulação patelofemoral (entre patela e fêmur) é uma das mais solicitadas do corpo. Durante atividades simples como subir escadas, a força sobre essa articulação pode ser 3-4 vezes o peso corporal. Portanto, qualquer desalinhamento ou sobrecarga pode causar dano à cartilagem.
Classificação por graus
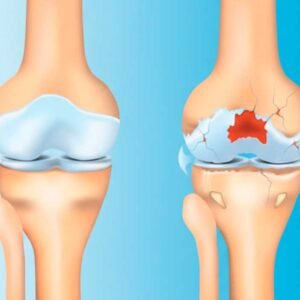
Certamente, a condropatia é classificada em quatro graus segundo a classificação de Outerbridge:
Grau I: amolecimento da cartilagem sem fissuras visíveis Grau II: fissuras superficiais menores que 1cm Grau III: fissuras profundas maiores que 1cm Grau IV: exposição do osso subcondral (desgaste completo da cartilagem)
Igualmente importante é saber que graus iniciais (I e II) têm excelente resposta ao tratamento conservador.
Causas da condropatia patelar
Desalinhamento patelofemoral
Sobretudo, o desalinhamento da patela é a causa mais comum. Quando a patela não desliza centralmente no sulco femoral, há distribuição irregular de pressão, acelerando desgaste cartilaginoso.
Ademais, esse desalinhamento pode resultar de:
- Fraqueza do músculo vasto medial oblíquo (VMO)
- Tensão excessiva do retináculo lateral
- Alterações anatômicas (patela alta, displasia troclear)
- Rotação anormal do fêmur ou tíbia
Sobrecarga repetitiva
Principalmente, atividades que sobrecarregam a articulação patelofemoral aumentam risco:
- Corrida, especialmente em descidas
- Ciclismo com selim inadequado
- Agachamentos repetitivos
- Saltos frequentes
- Profissões que exigem ficar ajoelhado
Trauma direto
Certamente, quedas ou impactos diretos sobre a patela podem danificar a cartilagem, iniciando processo degenerativo.
Fatores biomecânicos
Além disso, alterações biomecânicas contribuem:
- Pé pronado ou supinado
- Desequilíbrios musculares
- Frouxidão ligamentar
- Joelhos valgos (em “X”)
Sintomas característicos
Dor anterior do joelho
Primeiramente, o sintoma mais comum é dor na região anterior do joelho, especialmente:
- Ao subir ou descer escadas
- Após ficar sentado muito tempo (sinal do cinema)
- Durante agachamentos
- Ao ajoelhar
- Durante ou após corrida
Crepitação
Igualmente frequente é sensação de estalos ou rangidos ao movimentar o joelho. Todavia, crepitação isolada sem dor nem sempre indica problema.
Sensação de falseio
Ademais, alguns pacientes relatam instabilidade ou sensação de que o joelho vai “ceder”, especialmente em escadas.
Inchaço leve
Principalmente em crises agudas, pode haver edema discreto na região anterior do joelho.
Diagnóstico da condropatia patelar
Exame clínico detalhado
Sobretudo, o diagnóstico começa com avaliação clínica minuciosa pelo ortopedista:
Inspeção: avaliação do alinhamento dos membros inferiores Palpação: identificação de pontos dolorosos Testes específicos:
- Teste de compressão patelar
- Teste de apreensão
- Avaliação de crepitação
- Análise do tracking patelar
Exames de imagem
Consequentemente, para confirmar diagnóstico e avaliar gravidade:
Radiografias: avaliam alinhamento e alterações ósseas
- Incidências específicas (axial de patela)
- Identificam patela alta ou displasia troclear
Ressonância magnética: exame padrão-ouro
- Visualiza cartilagem diretamente
- Classifica grau da condropatia
- Identifica lesões associadas
- Avalia alinhamento de tecidos moles
Certamente, a ressonância é fundamental para planejamento terapêutico adequado.
Tratamentos conservadores eficazes
1. Fisioterapia especializada (tratamento principal)
Primeiramente, fisioterapia é a base do tratamento para condropatia patelar, com taxa de sucesso de 70-80% quando bem executada:
Fortalecimento muscular direcionado:
- Vasto medial oblíquo (VMO): essencial para centralizar patela
- Quadríceps: fortalecimento gradual e controlado
- Glúteos: controle da rotação femoral
- Isquiotibiais: equilíbrio muscular
Alongamentos:
- Quadríceps
- Isquiotibiais
- Banda iliotibial
- Gastrocnêmios
Treinamento proprioceptivo:
- Exercícios de equilíbrio
- Controle neuromuscular
- Correção de padrões de movimento
Principalmente, a fisioterapia deve ser supervisionada por profissional experiente em reabilitação de joelho, com sessões 2-3 vezes por semana inicialmente.
2. Modificação de atividades
Ademais, ajustes no estilo de vida são cruciais:
- Evitar agachamentos profundos temporariamente
- Reduzir corridas em ladeiras
- Ajustar altura do selim na bicicleta
- Usar escadas com parcimônia durante tratamento
- Evitar ficar muito tempo com joelhos flexionados
Todavia, isso não significa abandono total de atividades, mas modificação inteligente.
3. Controle de peso
Certamente, excesso de peso aumenta carga sobre articulação patelofemoral. Perda de peso, mesmo modesta, reduz significativamente sintomas.
4. Medicamentos
Principalmente para controle sintomático durante fases agudas:
Anti-inflamatórios não-esteroides (AINEs):
- Uso por períodos curtos
- Sempre com orientação médica
- Atenção a efeitos colaterais
Analgésicos simples:
- Paracetamol para dor leve
Condroprotetores:
- Glicosamina e condroitina
- Colágeno tipo II
- Evidências controversas mas perfil seguro
5. Recursos físicos
Igualmente úteis são modalidades fisioterapêuticas:
- Crioterapia (gelo) após atividades
- Ultrassom terapêutico
- Laser de baixa intensidade
- TENS para controle da dor
6. Órteses e suportes
Ademais, em casos específicos:
- Joelheiras com anel patelar (centralizam patela)
- Kinesio taping
- Palmilhas ortopédicas corretivas
Tratamentos intervencionistas
Infiltrações articulares
Principalmente quando tratamento conservador não traz alívio suficiente:
Ácido hialurônico:
- Melhora lubrificação articular
- Pode proporcionar alívio por meses
- Melhor resposta em graus iniciais
Plasma rico em plaquetas (PRP):
- Fatores de crescimento estimulam regeneração
- Resultados promissores em estudos recentes
- Potencial regenerativo da cartilagem
Corticoides:
- Uso criterioso em crises inflamatórias agudas
- Alívio rápido mas temporário
- Limitação de frequência
Terapias biológicas avançadas
Consequentemente, em 2026, novas opções estão disponíveis:
- Células-tronco mesenquimais
- Fatores de crescimento concentrados
- Matrix de colágeno
- Tratamentos ainda em investigação mas promissores
Tratamentos cirúrgicos (casos selecionados)
Artroscopia
Sobretudo, procedimento minimamente invasivo pode ser indicado para:
- Remoção de fragmentos cartilaginosos soltos
- Regularização de superfícies irregulares
- Liberação do retináculo lateral (em casos de má-rastreamento)
Todavia, artroscopia isolada raramente resolve condropatia; geralmente é adjuvante.
Realinhamento patelar
Principalmente em casos de desalinhamento significativo:
- Transposição da tuberosidade tibial
- Reconstrução do ligamento patelofemoral medial
- Correção de deformidades ósseas
Transplante de cartilagem
Ademais, em lesões localizadas e bem definidas:
- Mosaicoplastia (enxertos osteocondrais)
- Implante de condrócitos autólogos
- Procedimentos para pacientes jovens com lesões grau IV focais
Prótese patelofemoral
Certamente, em casos muito avançados e refratários em pacientes selecionados, substituição articular pode ser necessária.
Exercícios terapêuticos em casa
Fortalecimento do VMO
Exercício isométrico:
- Sentado com perna estendida
- Contrair quadríceps empurrando joelho para baixo
- Segurar 5 segundos
- Repetir 15-20 vezes, 3 séries
Mini-agachamento:
- Apoiado na parede
- Descer até 30-45 graus
- Subir lentamente
- 10-15 repetições, 3 séries
Alongamento do quadríceps
- Em pé, segurar tornozelo por trás
- Trazer calcanhar em direção ao glúteo
- Manter 30 segundos
- Repetir 3 vezes cada perna
Fortalecimento de glúteos
Ponte:
- Deitado de costas, joelhos flexionados
- Elevar quadril
- Segurar 5 segundos
- 15 repetições, 3 séries
Principalmente, consulte fisioterapeuta antes de iniciar exercícios para execução correta.
Prevenção da condropatia patelar
Fortalecimento muscular preventivo
Sobretudo, manter musculatura forte e equilibrada previne desenvolvimento:
- Exercícios regulares de fortalecimento
- Programa de prevenção para atletas
- Progressão gradual de intensidade
Correção biomecânica
Ademais, identificar e corrigir alterações biomecânicas:
- Avaliação de pisada
- Correção de desalinhamentos
- Técnica adequada em esportes
Controle de sobrecarga
Certamente, evitar sobrecarga excessiva:
- Progressão gradual em treinos
- Variação de atividades
- Respeito aos sinais do corpo
Prognóstico e expectativas
Taxa de sucesso do tratamento conservador
Principalmente, com adesão adequada ao tratamento:
- 70-80% dos pacientes melhoram significativamente
- Maioria retorna às atividades desejadas
- Graus iniciais têm melhor prognóstico
Tempo de recuperação
Consequentemente, o tempo varia conforme gravidade:
- Casos leves: 6-12 semanas
- Casos moderados: 3-6 meses
- Casos graves: 6-12 meses ou mais
Todavia, melhora dos sintomas geralmente ocorre antes da recuperação completa.
Fatores que influenciam resultado
Igualmente importante são fatores prognósticos:
- Adesão ao programa de fisioterapia
- Controle de peso corporal
- Modificação adequada de atividades
- Correção de fatores causais
- Grau da lesão cartilaginosa
Quando procurar um ortopedista
Sinais de alerta
Principalmente, busque avaliação se apresentar:
- Dor persistente na frente do joelho por mais de 2 semanas
- Dor que piora progressivamente
- Inchaço recorrente
- Limitação de atividades cotidianas
- Sensação de instabilidade
- Falha de tratamentos caseiros
Importância do diagnóstico correto
Certamente, condropatia patelar pode ser confundida com outras condições:
- Tendinite patelar
- Síndrome da plica
- Bursite
- Artrose patelofemoral
Ademais, apenas ortopedista pode diagnosticar corretamente e orientar tratamento adequado.
Mitos e verdades sobre condropatia
Mito: Condropatia patelar sempre precisa de cirurgia
Verdade: Maioria dos casos responde muito bem a tratamento conservador. Cirurgia é exceção, não regra.
Mito: Devo parar completamente de fazer exercícios
Verdade: Atividade adequada é fundamental. Deve-se modificar, não eliminar exercícios.
Mito: Condropatia é irreversível
Verdade: Graus iniciais podem melhorar significativamente com tratamento. Mesmo graus avançados podem estabilizar.
Mito: Só atletas desenvolvem condropatia
Verdade: Pessoas sedentárias também podem desenvolver, especialmente com sobrepeso ou desalinhamentos.
Dicas para conviver melhor com a condição
Durante crises de dor
Principalmente, quando dor se intensifica:
- Aplicar gelo 3-4 vezes ao dia (15-20 minutos)
- Evitar atividades que aumentam dor
- Elevar perna quando possível
- Tomar medicação conforme orientação médica
No dia a dia
Ademais, adaptações facilitam convivência:
- Preferir rampas a escadas quando possível
- Usar corrimão ao subir/descer escadas
- Evitar permanecer muito tempo sentado
- Levantar e movimentar-se regularmente
- Usar calçados confortáveis com amortecimento
Conclusão: tratamento correto traz excelentes resultados
Definitivamente, entender o que é condropatia patelar e como tratar adequadamente essa condição pode transformar qualidade de vida de milhares de pessoas que sofrem com dor anterior no joelho.
Entretanto, o sucesso do tratamento depende fundamentalmente de três fatores: diagnóstico correto por ortopedista especializado, adesão rigorosa ao programa de fisioterapia e modificações necessárias no estilo de vida.
Sobretudo, é fundamental ter expectativas realistas. Condropatia patelar responde muito bem ao tratamento conservador na grande maioria dos casos, mas recuperação leva tempo e requer comprometimento. Não existem soluções mágicas instantâneas.
Consequentemente, se você apresenta sintomas sugestivos de condropatia patelar, não ignore ou conviva com dor desnecessária. Procure ortopedista especializado em joelho para avaliação adequada e início precoce do tratamento.
Ademais, lembre-se que quanto mais cedo iniciar tratamento adequado, melhores os resultados e menor chance de progressão. Condropatia em graus iniciais tem excelente prognóstico quando tratada corretamente.
Está sofrendo com dor na frente do joelho e suspeita de condropatia patelar? Agende consulta com nossa equipe especializada em ortopedia de joelho. Realizamos diagnóstico preciso e desenvolvemos plano de tratamento personalizado para seu caso. Clique no botão abaixo e vamos conversar no WhatsApp sobre como podemos ajudá-lo a eliminar a dor e recuperar sua qualidade de vida!s resultados!