Qual o melhor tratamento para lesão do ligamento cruzado anterior em 2026: guia completo
Você ou alguém próximo sofreu uma lesão e quer saber qual o melhor tratamento para lesão do ligamento cruzado anterior? Esta é uma das perguntas mais frequentes em consultórios de ortopedia, e a resposta não é tão simples quanto parece. Em 2026, os avanços da medicina ortopédica oferecem múltiplas opções terapêuticas, cada uma adequada para diferentes perfis de pacientes e níveis de atividade.
Enquanto alguns casos realmente necessitam de cirurgia, muitos pacientes podem se beneficiar de tratamento conservador bem estruturado. Além disso, entender as opções disponíveis e os fatores que influenciam a escolha é fundamental para tomar a melhor decisão junto ao seu ortopedista.
Entendendo a lesão do ligamento cruzado anterior (LCA)
O que é o ligamento cruzado anterior
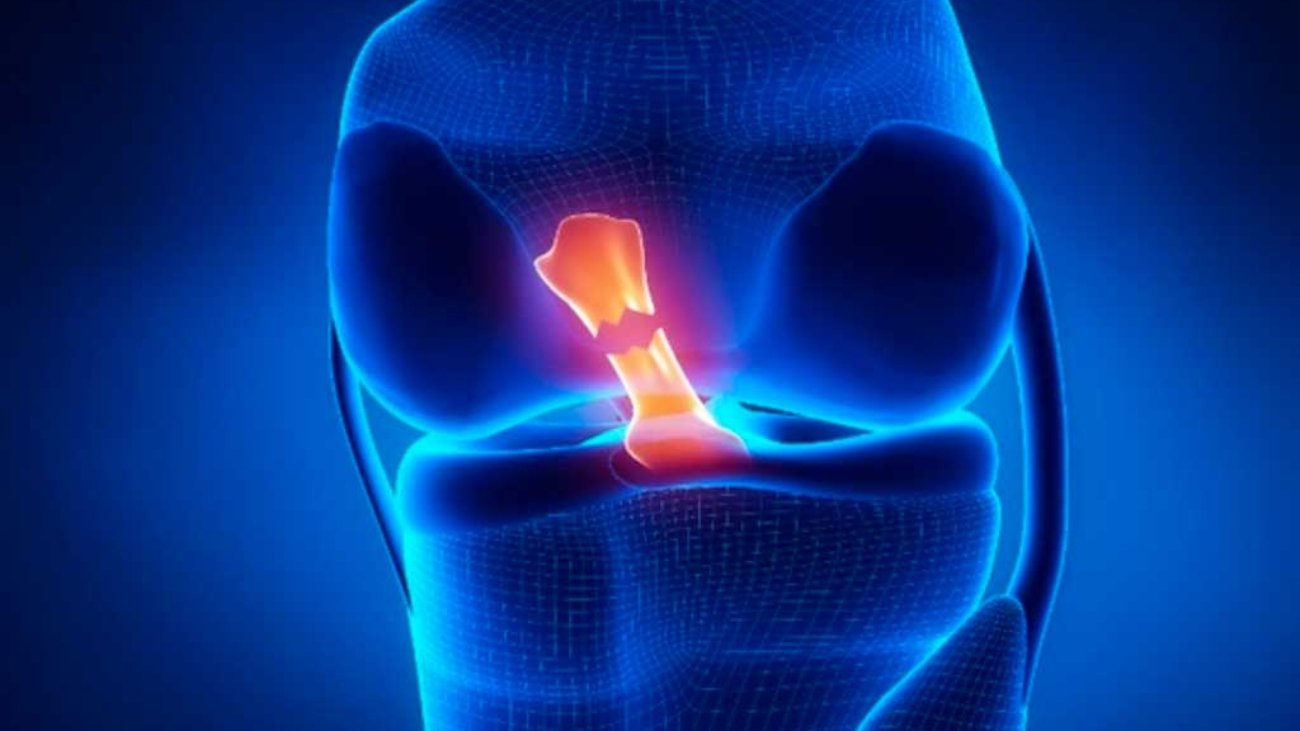
Primeiramente, o LCA é uma das estruturas mais importantes do joelho, responsável por estabilizar a articulação e prevenir deslocamentos anormais da tíbia em relação ao fêmur. Consequentemente, quando esse ligamento se rompe, o joelho perde parte significativa de sua estabilidade.
Ademais, o LCA é particularmente vulnerável durante atividades que envolvem mudanças bruscas de direção, desacelerações rápidas ou aterrissagens após saltos – razão pela qual atletas de esportes como futebol, basquete e vôlei são particularmente suscetíveis.
Como ocorre a lesão
Principalmente, a ruptura do LCA acontece através de mecanismos traumáticos ou não-traumáticos. No primeiro caso, há contato direto no joelho. No segundo – mais comum – a lesão ocorre durante torções sem impacto externo.
Certamente, muitos pacientes relatam ouvir um “estalo” no momento da lesão, seguido de inchaço rápido, dor intensa e sensação de instabilidade no joelho.
Diagnóstico preciso da lesão do LCA
Avaliação clínica detalhada
Sobretudo, o diagnóstico começa com exame físico minucioso realizado pelo ortopedista. Testes específicos como o de Lachman e gaveta anterior avaliam a estabilidade do joelho e indicam possível ruptura do LCA.
Todavia, o exame clínico isolado nem sempre é conclusivo, especialmente nas primeiras horas após a lesão quando o inchaço e a dor podem dificultar a avaliação adequada.
Exames de imagem complementares
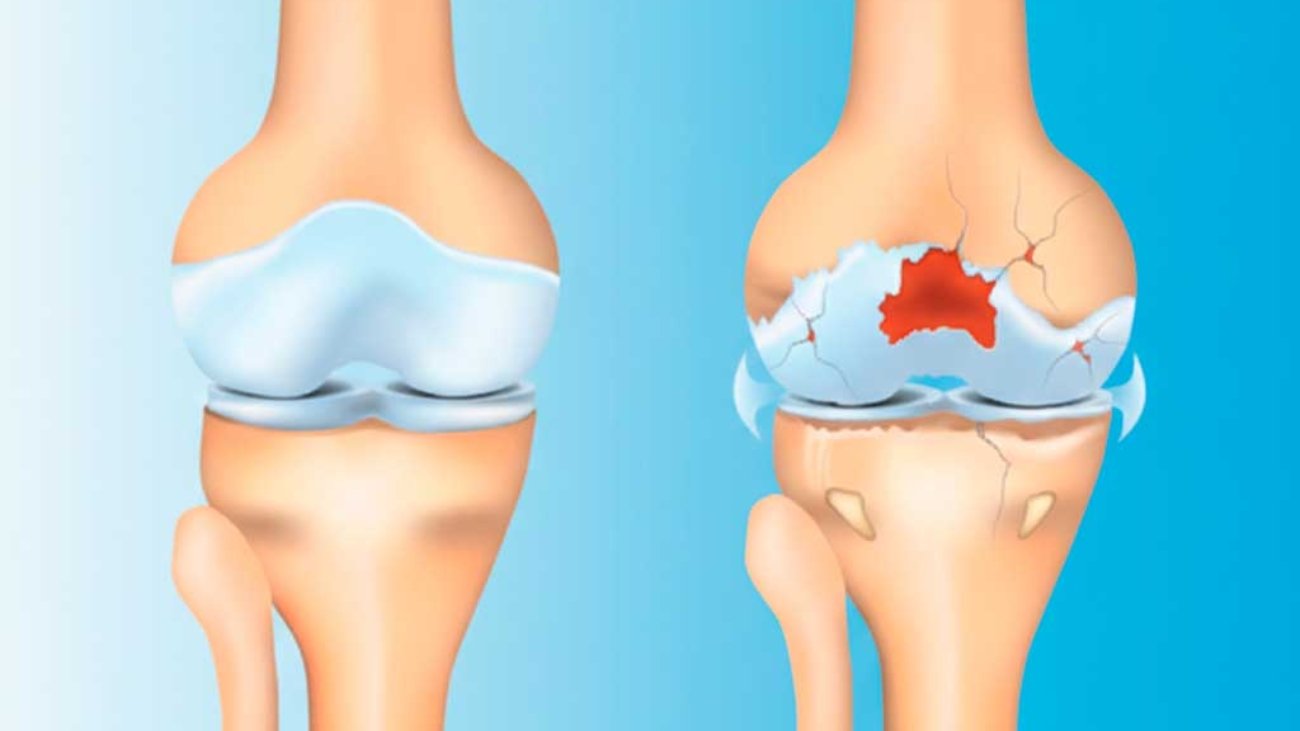
Igualmente importante é a confirmação através de exames de imagem. A ressonância magnética é o padrão-ouro para diagnóstico de lesão do LCA, permitindo visualizar não apenas a ruptura, mas também lesões associadas em meniscos, cartilagem e outros ligamentos.
Além disso, radiografias simples são solicitadas para descartar fraturas ósseas que podem estar associadas ao trauma.
Opções de tratamento disponíveis em 2026
Tratamento conservador (não-cirúrgico)
Principalmente, o tratamento conservador pode ser indicado para pacientes com perfil específico: baixa demanda física, idade avançada, lesões parciais do LCA ou contraindicações cirúrgicas.
Consequentemente, este protocolo envolve:
Fase inicial (2-4 semanas):
- Controle da dor e inflamação com medicamentos anti-inflamatórios
- Crioterapia (aplicação de gelo) regular
- Proteção do joelho com imobilizadores quando necessário
- Repouso relativo evitando sobrecarga
Fase de reabilitação (3-6 meses):
- Fisioterapia intensiva focada em fortalecimento muscular
- Exercícios proprioceptivos para melhorar estabilidade
- Fortalecimento do quadríceps e isquiotibiais
- Treino de equilíbrio e controle neuromuscular
Ademais, estudos recentes mostram que pacientes selecionados adequadamente podem obter resultados satisfatórios com tratamento conservador, especialmente quando aderem rigorosamente ao programa de fisioterapia.
Tratamento cirúrgico (reconstrução do LCA)
Certamente, a cirurgia de reconstrução do LCA é indicada para atletas, pacientes jovens ativos, pessoas com instabilidade sintomática significativa ou lesões associadas que necessitam reparo.
Técnicas cirúrgicas modernas:
Principalmente, as técnicas evoluíram significativamente. Em 2026, as abordagens mais utilizadas incluem:
- Enxerto autólogo: utiliza tendão do próprio paciente (patelar, quadricipital ou isquiotibiais)
- Técnica anatômica: posiciona o enxerto reproduzindo a anatomia original do LCA
- Artroscopia: procedimento minimamente invasivo com recuperação mais rápida
- Fixação aprimorada: dispositivos modernos garantem fixação mais robusta
Igualmente importante, a escolha do tipo de enxerto depende de múltiplos fatores incluindo idade, nível de atividade, preferências do cirurgião e características anatômicas do paciente.
Fatores que determinam o melhor tratamento
Nível de atividade física
Sobretudo, atletas profissionais ou amadores de alto rendimento geralmente necessitam cirurgia para retornar com segurança às atividades esportivas. Por outro lado, pessoas sedentárias ou com baixa demanda física podem se beneficiar do tratamento conservador.
Idade do paciente
Principalmente, pacientes mais jovens (abaixo de 40 anos) e ativos tendem a ter melhores resultados com reconstrução cirúrgica. Todavia, a idade isoladamente não contraindica a cirurgia – o nível de atividade desejado é mais relevante.
Lesões associadas
Consequentemente, quando há lesões meniscais reparáveis, de cartilagem ou outros ligamentos lesionados, a cirurgia frequentemente se torna necessária para abordar todas as estruturas danificadas.
Estabilidade funcional
Certamente, se o paciente apresenta instabilidade significativa (sensação de “falseio” ou insegurança do joelho) durante atividades cotidianas, a cirurgia geralmente é a melhor opção.
Processo de recuperação pós-cirúrgica
Primeiras semanas após a reconstrução
Primeiramente, o período imediato pós-operatório foca em controle da dor, redução do inchaço e recuperação inicial da amplitude de movimento.
Protocolo típico inicial:
- Uso de muletas por 2-4 semanas
- Crioterapia frequente
- Elevação do membro
- Exercícios suaves de mobilização
- Contrações isométricas do quadríceps
Fase de fortalecimento (2-4 meses)
Ademais, conforme a cicatrização progride, a fisioterapia intensifica focando em:
- Fortalecimento progressivo da musculatura
- Exercícios em cadeia cinética aberta e fechada
- Melhora do controle neuromuscular
- Treino proprioceptivo avançado
Retorno ao esporte (9-12 meses)
Principalmente, o retorno às atividades esportivas é gradual e criterioso. Testes funcionais objetivos determinam quando o atleta está pronto:
- Força simétrica comparada ao lado não operado
- Testes de salto com resultados adequados
- Avaliação isocinética satisfatória
- Ausência de sinais de instabilidade
Avanços tecnológicos no tratamento do LCA em 2026
Técnicas de preservação ligamentar
Progressivamente, técnicas que preservam remanescentes do LCA original estão mostrando resultados promissores, mantendo propriocepção natural do joelho.
Enxertos biológicos aprimorados
Consequentemente, o desenvolvimento de enxertos com fatores de crescimento acelera a cicatrização e integração óssea, potencialmente reduzindo tempo de recuperação.
Reabilitação assistida por tecnologia
Igualmente importante, plataformas de reabilitação virtual, biofeedback e monitoramento remoto estão otimizando protocolos fisioterapêuticos e melhorando adesão dos pacientes.
Medicina personalizada
Ademais, análises genéticas e biomecânicas individualizadas permitem personalizar tanto a escolha do enxerto quanto o protocolo de reabilitação.
Riscos e complicações a considerar
Tratamento conservador
Principalmente, pacientes que optam pelo tratamento não-cirúrgico enfrentam risco aumentado de:
- Instabilidade crônica do joelho
- Lesões meniscais secundárias
- Desgaste cartilaginoso prematuro
- Limitação em atividades físicas
Tratamento cirúrgico
Todavia, a cirurgia também apresenta riscos inerentes:
- Infecção (rara, cerca de 1%)
- Rigidez articular
- Falha do enxerto (5-10%)
- Dor anterior no joelho
- Eventos Tromboembólicos
Certamente, discutir abertamente riscos e benefícios com seu ortopedista é fundamental para decisão informada.
Prevenção de lesões do LCA
Programas neuromusculares
Sobretudo, estudos robustos demonstram que programas preventivos específicos reduzem significativamente incidência de lesões do LCA, especialmente em atletas femininas.
Componentes essenciais:
- Aquecimento adequado
- Exercícios pliométricos
- Treinamento de aterrissagem
- Fortalecimento muscular equilibrado
- Técnica de mudança de direção
Fatores de risco modificáveis
Além disso, identificar e corrigir fatores de risco é crucial:
- Fraqueza do quadríceps e glúteos
- Desequilíbrios musculares
- Déficits proprioceptivos
- Técnicas inadequadas de movimento
Quando procurar um ortopedista especialista
Sinais de alerta
Primeiramente, procure avaliação especializada imediatamente se apresentar:
- Trauma no joelho seguido de inchaço rápido
- Sensação de “estalo” durante o trauma
- Instabilidade ou sensação de “joelho saindo do lugar”
- Dor intensa que impede sustentação de peso
- Incapacidade de flexionar ou estender completamente o joelho
Importância da avaliação especializada
Certamente, o ortopedista especialista em joelho possui expertise para diagnosticar precisamente, avaliar lesões associadas e recomendar o tratamento mais adequado para seu caso específico.
Expectativas realistas de recuperação
Retorno às atividades cotidianas
Principalmente, pacientes geralmente retomam atividades diárias leves em 4-8 semanas.
Retorno ao esporte
Todavia, retorno seguro ao esporte competitivo após cirurgia leva tipicamente 9-12 meses. Apressar esse processo aumenta significativamente risco de nova lesão.
Resultados a longo prazo
Consequentemente, com tratamento adequado e reabilitação bem executada, 80-90% dos pacientes reportam satisfação com resultados e retornam ao nível de atividade desejado.
Custo do tratamento
Tratamento conservador
Geralmente mais acessível financeiramente, envolvendo principalmente custos com fisioterapia e medicamentos. Todavia, tratamento prolongado pode acumular custos ao longo do tempo.
Tratamento cirúrgico
Certamente, a cirurgia representa investimento inicial maior, incluindo procedimento, internação e fisioterapia pós-operatória. Entretanto, planos de saúde frequentemente cobrem o procedimento quando devidamente indicado.
Perguntas frequentes respondidas
Posso viver sem o LCA?
Principalmente, sim, é possível viver sem LCA intacto, especialmente com baixa demanda física. Todavia, há risco aumentado de lesões secundárias e artrose precoce.
Quanto tempo dura a cirurgia?
Geralmente, o procedimento artroscópico leva 60-90 minutos, com internação frequentemente em regime ambulatorial ou observação de 24 horas.
A cirurgia garante retorno ao esporte?
Certamente não há garantias absolutas. Aproximadamente 80-85% dos atletas retornam ao esporte, mas isso depende de múltiplos fatores incluindo adesão à reabilitação.
Conclusão: decisão individualizada é fundamental
Definitivamente, não existe resposta única para qual o melhor tratamento para lesão do ligamento cruzado anterior. A decisão deve ser individualizada considerando idade, nível de atividade, objetivos pessoais, lesões associadas e preferências do paciente.
Entretanto, alguns princípios gerais se aplicam: atletas e pessoas jovens ativas geralmente se beneficiam da cirurgia, enquanto pacientes sedentários ou mais velhos podem ter excelentes resultados com tratamento conservador bem executado.
Sobretudo, o mais importante é buscar avaliação com ortopedista especializado em joelho que possa examinar cuidadosamente seu caso, solicitar exames adequados e discutir abertamente todas as opções disponíveis.
Consequentemente, seja qual for o tratamento escolhido, o comprometimento com a reabilitação é absolutamente crucial para bons resultados. Fisioterapia adequada pode ser a diferença entre sucesso e frustração, independentemente da via terapêutica.
Ademais, lembre-se que a medicina avança constantemente. Técnicas disponíveis em 2026 são significativamente mais refinadas que há uma década, oferecendo resultados superiores e recuperação mais rápida. Confie no seu ortopedista e siga rigorosamente as orientações para maximizar suas chances de recuperação completa.
Sofreu lesão no joelho e precisa de avaliação especializada? Entre em contato com nossa equipe de ortopedia especializada em joelho. Agende uma consulta e receba o diagnóstico preciso e plano de tratamento personalizado para seu caso. Clique no botão abaixo e vamos conversar no WhatsApp sobre como podemos ajudá-lo a recuperar a saúde do seu joelho!